Đái tháo đường là một trong những bệnh rối loạn chuyển hoá phổ biến nhất hiện nay với tỷ lệ mắc bệnh ngày càng tăng. Tăng glucose mạn tính trong thời gian dài gây nên những rối loạn chuyển hóa carbohydrate, protide, lipide, gây tổn thương ở nhiều cơ quan khác nhau, đặc biệt ở tim và mạch máu, thận, mắt, thần kinh.
Insulin là một hormone do tuyến tuỵ tiết ra, có vai trò quan trọng trong điều hoà đường huyết. Insulin làm hạ glucose máu qua các cơ chế: tăng sử dụng glucose ở cơ, tăng tổng hợp/ dự trữ glycogen ở gan và cơ đồng thời làm giảm sinh glucose máu từ acid amin. Hiện nay, có nhiều sản phẩm insulin khác nhau được sử dụng trong điều trị đái tháo đường với sự khác nhau về cấu trúc phân từ, thời gian khởi phát cũng như thời gian tác dụng.
- Chỉ định insulin
- Đái tháo đường típ 1, đái tháo đường thai kỳ, bệnh nhân đái tháo đường mang thai
- HbA1c >10,0% (86 mmol/mol), giá trị đường huyết ≥300mg/dL (≥16.7 mmol/L), hoặc có triệu chứng rõ (ceton niệu…)
- Bệnh nhân đang có bệnh lý cấp tính khác (nhiễm khuẩn nặng, nhồi máu cơ tim, đột quỵ…)
- Bệnh nhân suy thận hoặc suy gan bị chống chỉ định dùng thuốc hạ đường huyết đường uống
- Các thuốc hạ đường huyết đường uống không có hiệu quả hoặc bệnh nhân dị ứng với các thuốc hạ đường huyết đường uống.
- Phân loại insulin theo cấu trúc phân tử và thời gian tác động
- Insulin người: Được tổng hợp bằng phương pháp tái tổ hợp DNA, rất tinh khiết, ít gây dị ứng và đề kháng do tự miễn.
- Insulin tác dụng ngắn: regular insulin.
- Insulin tác dụng trung bình, trung gian: NPH (Neutral Protamine Hagedorn) (còn gọi là insulin isophan).
- Insulin analog: Được tổng hợp bằng kỹ thuật tái tổ hợp DNA, có thay đổi cấu trúc so với insulin người bằng cách thay thế một số acid amin hoặc gắn thêm chuỗi polypeptid để thay đổi tác dụng (ngắn/ dài hơn so với insulin thường).
- Insulin tác dụng nhanh: aspart, lispro, glulisin.
- Insulin tác dụng chậm, kéo dài: detemir, glargin, degludec.
- Insulin trộn, hỗn hợp: Insulin trộn sẵn gồm 2 loại tác dụng nhanh (hoặc ngắn) và tác dụng dài (hoặc trung bình) trong một lọ hoặc một bút tiêm. Thuốc sẽ có 2 đỉnh tác dụng, insulin tác dụng nhanh để chuyển hóa carbohydrat trong bữa ăn và insulin tác dụng dài để tạo nồng độ insulin nền giữa các bữa ăn.
- Một số loại insulin và đặc tính
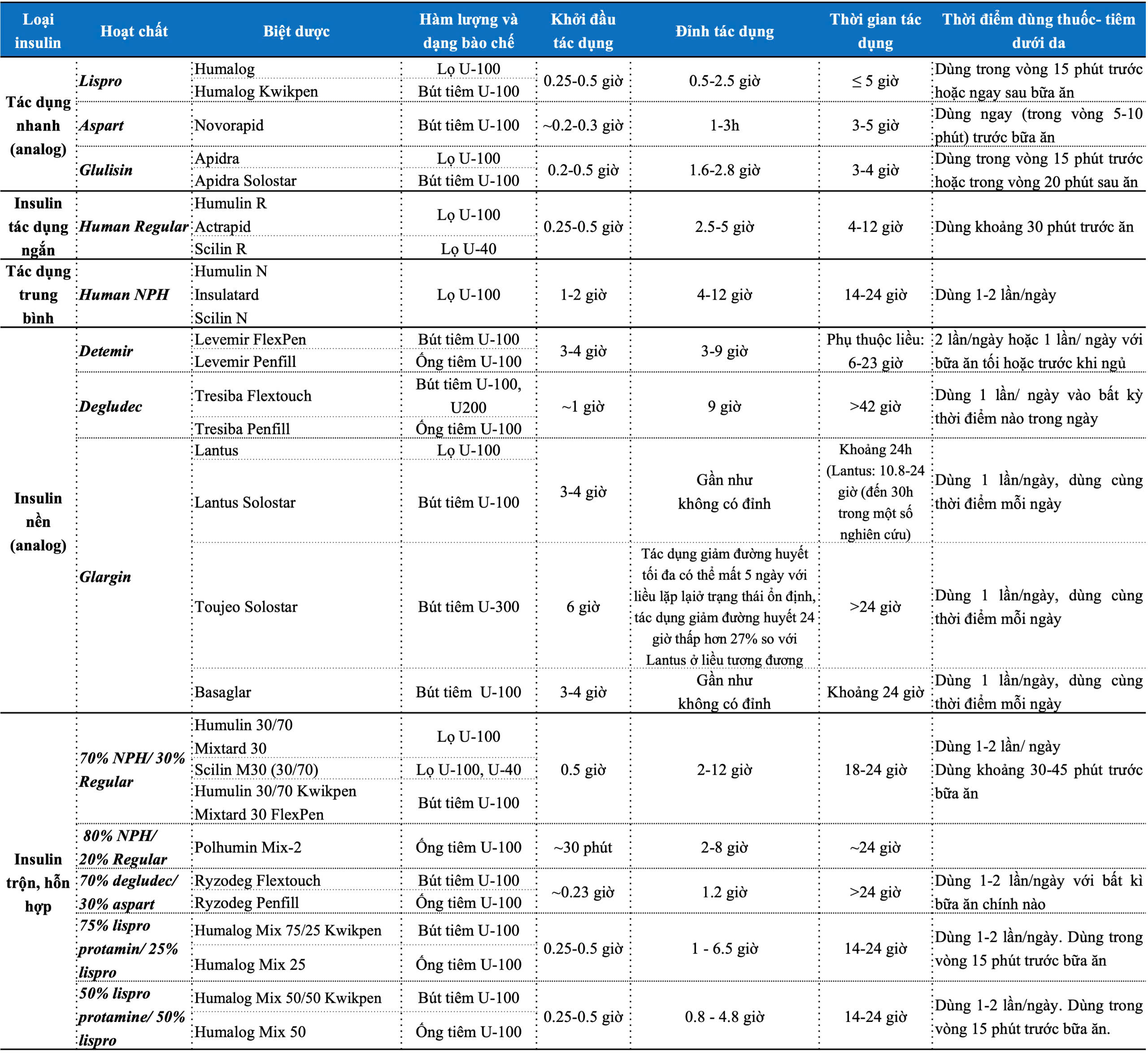
Chú ý phải dùng loại ống tiêm phù hợp với nồng độ thuốc: insulin loại U-40 phải dùng ống tiêm insulin 1mL = 40 IU, insulin U-100 phải dùng ống tiêm 1mL=100IU.
Hiện nay, WHO khuyến cáo nên chuẩn hóa về hàm lượng 100 IU/mL để tránh trường hợp bệnh nhân dùng nhầm ống và kim tiêm dẫn tới các phản ứng không mong muốn.
- Tác dụng không mong muốn của insulin và xử trí
- Hạ glucose huyết
- Hạ glucose huyết là biến chứng thường gặp nhất khi tiêm insulin. Có thể gặp trong các trường hợp: tiêm quá liều insulin, bỏ bữa ăn hoặc ăn muộn sau tiêm insulin, vận động nhiều, …
- Cần chỉ dẫn cho bệnh nhân cách phát hiện các triệu chứng sớm của hạ glucose máu: đói, bồn chồn, hoa mắt, vã mồ hôi, tay chân lạnh. Khi glucose huyết xuống đến khoảng 54 mg/dL (3 mmol/L) bệnh nhân thường có các triệu chứng cường giao cảm (tim đập nhanh, hồi hộp, đổ mồ hôi, lạnh run) và đối giao cảm (buồn nôn, đói). Nếu các triệu chứng này không được nhận biết và xử trí kịp thời, glucose huyết giảm xuống dưới 50 mg/dL (2,8 mmol/L) sẽ xuất hiện các triệu chứng thần kinh như bứt rứt, lú lẫn, nhìn mờ, mệt mỏi, nhức đầu, nói khó. Glucose huyết giảm hơn nữa có thể dẫn đến hôn mê, co giật.
- Xử lý hạ glucose huyết: Đối với hạ glucose nhẹ, tốt nhất là ăn/uống10 – 20 g glucose, hoặc bất cứ thức ăn dạng carbohydrat chứa glucose như nước cam hoặc nước quả, đường, đường phèn… Liều lượng có thể lặp lại 15 phút sau nếu glucose huyết vẫn dưới 70 mg/dl (tự đo) hoặc vẫn còn triệu chứng của hạ glucose huyết. Một khi glucose huyết trở lại bình thường, nên ăn một bữa nếu gần đến giờ ăn hoặc ăn một bữa phụ.
- Nếu hạ glucose huyết nặng và thường xuyên xảy ra, bắt buộc phải chỉ định thay đổi phác đồ điều trị.
- Cách phòng ngừa:
- Giáo dục bệnh nhân, người nhà, người chăm sóc nhận biết các triệu chứng của hạ glucose máu và phòng tránh các tình huống có thể hạ glucose máu.
- Không nên chọn cách dùng insulin tích cực trong các trường hợp sau: không có khả năng tự theo dõi glucose huyết, thí dụ người già, không có máy thử đường, rối loạn tâm thần, nhiều bệnh đi kèm, biến chứng nặng (suy thận mạn giai đoạn cuối, tai biến mạch máu não…).
- Hiện tượng Somogyi: Hiện tượng xảy ra do quá liều insulin. Tại thời điểm quá liều insulin dẫn tới hạ glucose máu làm phóng thích nhiều hormone điều hòa ngược (catecholamine, glucagon …) gây ra tăng glucose huyết phản ứng.
Hiện tượng này có thể xảy ra vào bất kì lúc nào trong ngày, nhưng thường xảy ra vào giữa đêm và đo glucose huyết sáng lúc đói thấy cao. Có thể nhầm với thiếu liều insulin. Nếu chỉ định đo glucose huyết giữa đêm có thể thấy có lúc glucose huyết hạ thấp trong hiện tượng Somogyi (thí dụ 3 giờ sáng glucose huyết 40 mg/dL (2,22 mmol/L), 6 giờ sáng 400 mg/dL (22,2 mmol/L). Cần giảm liều insulin khi có hiện tượng này.
- Dị ứng insulin: Rất hiếm xảy ra với loại insulin người tái tổ hợp DNA. Các phản ứng dị ứng (nếu có) thường nhẹ như đỏ, đau tại chỗ tiêm.
- Loạn dưỡng mô mỡ: Teo mô mỡ hoặc phì đại mô mỡ. Cần luân chuyển vị trí tiêm insulin để hạn chế tác dụng phụ này.
- Tăng cân: Insulin có thể gây tăng cân do tác dụng kích thích quá trình đồng hóa.
- Kháng insulin do miễn dịch: Khi nhu cầu insulin vượt quá 2IU/kg hoặc phải dùng trên 200IU/ngày để kiểm soát glucose huyết.
- Tương tác thuốc
Nguy cơ hạ đường huyết có thể tăng lên khi sử dụng insulin đồng thời với các thuốc sau:
- Aspirin và các thuốc khác thuộc nhóm salicylic (đặc biệt khi dùng liều cao)
- Thuốc ức chế men chuyển
- Rượu ethylic (khuyến cáo không nên dùng đồng thời với insulin) do có nguy cơ cao xảy ra hạ đường huyết. Cần tránh các loại đồ uống có chứa cồn và các dạng thuốc có cồn
- Các thuốc chẹn beta, nhất là loại không chọn lọc trên tim như propranolol do bản thân các thuốc này cũng gây hạ đường huyết. Ngoài ra, các thuốc chẹn beta còn che lấp các phản ứng thần kinh thực vật trong cơn hạ đường huyết (đánh trống ngực, nhịp tim nhanh, vã mồ hôi)
Trong trường hợp phải phối hợp các thuốc trên với insulin, cần dặn dò kỹ bệnh nhân và tăng cường giám sát đường huyết.
Nguy cơ tăng đường huyết: một số thuốc làm tăng đường huyết bao gồm:
- Thuốc an thần kinh (clorpromazin): do khi sử dụng liều cao có thể có nguy cơ tăng đường huyết
- Danazol: không nên dùng cùng insulin do có nguy cơ gây tăng đường huyết và có thể gây nhiễm toan ceton
- Các thuốc có chứa tá dược là đường (lactose, saccharose)
- Các hormone bản chất progesteron liều cao
- Glucocorticoid
- Các thuốc kích thích beta 2 (salbutamol, terbutalin…)
- Lợi tiểu thiazid và lợi tiểu quai
Các trường hợp này cần giải thích kỹ trước cho bệnh nhân, tăng cường giám sát đường huyết và đường trong nước tiểu để chỉnh liều insulin phù hợp.
- Bảo quản
- Tốt nhất để ở 2-80C sẽ giữ được tới khi hết hạn sử dụng
- Nếu không có tủ lạnh có thể để ở nhiệt phòng <300C cho phép giữ được 1 tháng mà không giảm tác dụng đối với các loại insulin sản xuất bằng phương pháp tái tổ hợp DNA.
- Để insulin ở nhiệt độ > 300C sẽ giảm tác dụng. Cần bảo quản insulin trong môi trường thoáng mát, không tiếp xúc trực tiếp với ánh sáng mặt trời. Cần lưu ý không được làm đông lạnh insulin trong quá trình bảo quản.
- Một số lưu ý khi sử dụng insulin
- Insulin là thuốc có tác dụng hạ glucose máu mạnh nhất. Không có giới hạn trong việc giảm HbA1c.
- Không có giới hạn liều insulin.
- Insulin chỉ được tiêm dưới da (ngoại trừ trường hợp cấp cứu), vị trí tiêm là ở bụng, phần trên cánh tay, đùi. Insulin được hấp thu thay đổi tùy tình trạng bệnh nhân và vị trí tiêm.
- Trường hợp cấp cứu hôn mê do nhiễm ceton acid, tăng áp lực thẩm thấu máu, lúc phẫu thuật, Regular insulin (Insulin thường) được sử dụng để truyền tĩnh mạch.
- Dùng phối hợp với thuốc viên: liều khởi đầu của insulin nền (dùng insulin tác dụng trung bình hay tác dụng dài) là 0,1 – 0,2 đơn vị/kg cân nặng, tiêm dưới da vào buổi tối trước khi đi ngủ hoặc vào một giờ nhất định trong ngày.
- Điều trị chỉ bằng insulin (ĐTĐ típ 1- ĐTĐ típ 2) có biểu hiện thiếu hụt insulin nặng: liều khởi đầu insulin là: 0,25 – 0,5 đơn vị/kg cân nặng/ngày. Tổng liều Insulin chia thành 1/2 -1/3 dùng cho insulin nền (Degludec, Glargine, Detemir hoặc NPH), phần còn lại chia tiêm trước 3 bữa ăn sáng, trưa, chiều (Aspart, Lispro, Glulisine, hoặc Regular insulin).
- Có thể dùng insulin trộn sẵn, thường insulin trộn sẵn tiêm 2 lần/ngày vào bữa ăn sáng và chiều. Một số Insulin trộn sẵn loại analog có thể tiêm 3 lần/ngày.
- Điều chỉnh liều insulin mỗi 3-4 ngày.
- Các thuốc đang sử dụng tại Bệnh viện (cập nhật ngày 21/03/2025)
Tài liệu tham khảo
- Bộ Y tế. Quyết định 5481/QĐ-BYT ngảy 30/12/2020 về việc ban hành tài liệu chuyên môn “Hướng dẫn chẩn đoán và điều trị đái tháo đường típ 2”.
- Bộ Y tế. Hướng dẫn thực hành dược lâm sàng cho dược sĩ trong một số bệnh không lây nhiễm. Nhà xuất bản y học. 2019.
- Bộ Y tế. Dược thư quốc gia Việt Nam. Nhà xuất bản khoa học và kỹ thuật. 2022; trang 910-916.
- American Diabetes Association (ADA). Standards of Care in Diabetes – 2025,. The Journal of clinical and applied research and education; volume 48; supplement 1; 2025.





